- By Lucy
- In 醫新觀點
細胞真的可以「變年輕」嗎? 從桃莉羊、iPS 技術到盤古 GV 細胞重編程
作者:安法醫新抗老科學研究中心 研發長 吳杰浩
(歡迎分享與引用,請註明出處:安法醫新抗老科學研究中心,謝謝)
近二十年來,生命科學出現了一個改變醫學想像的研究方向:
細胞重編程(Cell Reprogramming)。
如果人體的老化,本質上來自細胞功能的衰退,那麼一個重要問題便出現了:
我們是否可以讓細胞重新變年輕?
這個問題,正是再生醫學與抗老醫學的重要科學基礎。
而這條科學道路,其實從半個多世紀前就已經開始。
一、細胞命運真的可以被改寫嗎?
1962 年,英國發育生物學家 John B. Gurdon 做了一個改變生物學歷史的實驗。
他把青蛙體細胞的細胞核,放入一個去核的卵細胞中。結果這個細胞竟然重新發育成完整的青蛙。
這項實驗第一次證明:
成熟體細胞仍然保留完整的發育潛能。
換句話說,細胞的命運並不是不可逆的。
這個發現後來奠定了整個細胞重編程領域的基礎。2012 年,Gurdon 與日本京都大學教授 山中伸彌(Shinya Yamanaka) 因為這一領域的突破,共同獲得諾貝爾生理醫學獎。
二、iPS 技術:再生醫學的重要里程碑
2006 年,山中伸彌提出了一種全新的細胞重編程方法。
透過導入四個轉錄因子:
Oct4
Sox2
Klf4
c-Myc
科學家可以將成人體細胞重新轉化為
誘導型多能幹細胞(iPSC)。
這些細胞具有與胚胎幹細胞類似的能力,可以分化為人體幾乎所有細胞,例如神經細胞、心肌細胞或免疫細胞。
過去十多年,iPSC 技術已經成為再生醫學最重要的研究方向之一,全球已有超過 150 項臨床研究正在進行,包括帕金森病、視網膜退化與心臟疾病等領域。
然而,科學界很快也發現 iPSC 技術仍然存在一些挑戰,例如重編程效率低、製程時間長,以及基因插入可能帶來的安全性問題。
因此,研究人員開始思考:
是否存在更接近自然機制的細胞重編程方式?
三、桃莉羊與核移植技術的啟示
1996 年,世界第一隻複製哺乳動物 桃莉羊(Dolly) 誕生。
桃莉是利用 體細胞核移植(SCNT) 技術培育出來的。這項技術利用卵母細胞的能力,使成熟體細胞核重新啟動胚胎發育程式。
桃莉在 6 歲多時死亡,一度引發科學界對複製技術是否會導致加速老化的討論。
但後續研究發現,事情並沒有那麼簡單。
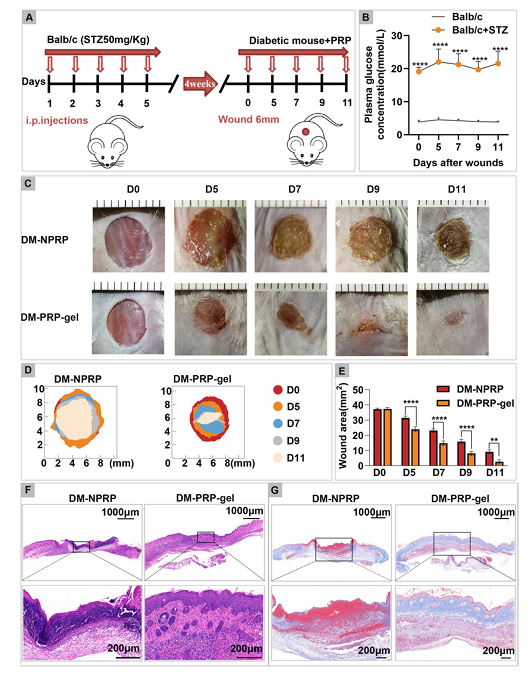
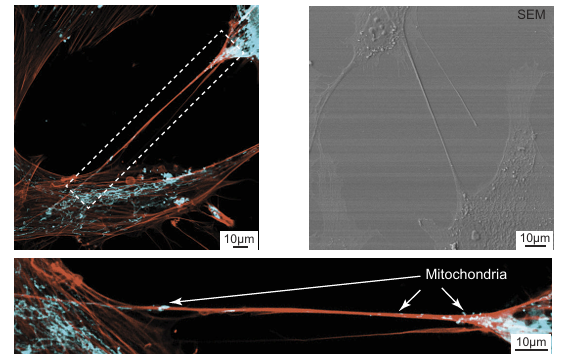
2016 年發表於《Nature Communications》的研究,追蹤了多隻與桃莉同來源細胞複製的綿羊(圖一)。研究團隊對這些羊進行了長期健康評估,包括代謝、血壓與骨關節檢查。結果顯示:
這些複製羊在 7–9 歲時仍然健康,沒有出現加速老化的現象。
2016 Healthy ageing of cloned s…
研究人員因此認為,桃莉的早逝可能與病毒感染或個體因素有關,而不一定是複製技術本身造成。
這項研究也再次證明:
卵母細胞具有極強的細胞重編程能力。

圖一A: 4隻桃莉的複製羊在2007年出生,2016年時8歲。負責此研究的科學團隊將實驗結果刊載在《Nature》雜誌上,表示這4只分別叫做Debbie、Denise、Dianna跟Daisy的複製綿羊跟其他同齡的綿羊一樣健康!
文獻來源: Nature Communications volume 7,Article number: 12359 (2016) 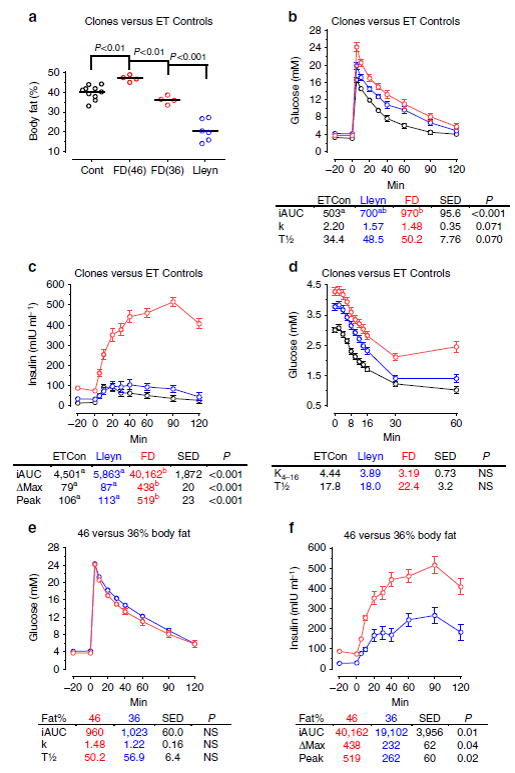
圖一B:複製羊在老年時仍然保持正常代謝功能
圖片來源:Nature Communications volume 7,Article number: 12359 (2016)
四、從「複製」到「細胞年輕化」
隨著研究深入,科學家逐漸發現,卵母細胞之所以能夠重編程體細胞,關鍵在於其內部含有大量天然的重編程因子。
其中最重要的結構之一是:
Germinal Vesicle(GV)
GV 是卵母細胞核的一種特殊狀態,內部含有大量調控染色質結構與基因表達的分子,例如:
染色質重塑蛋白
去甲基化酶
母源 RNA
轉錄啟動因子
這些分子可以快速重設體細胞的基因表達程式。
五、GV 卵母細胞重編程的最新研究
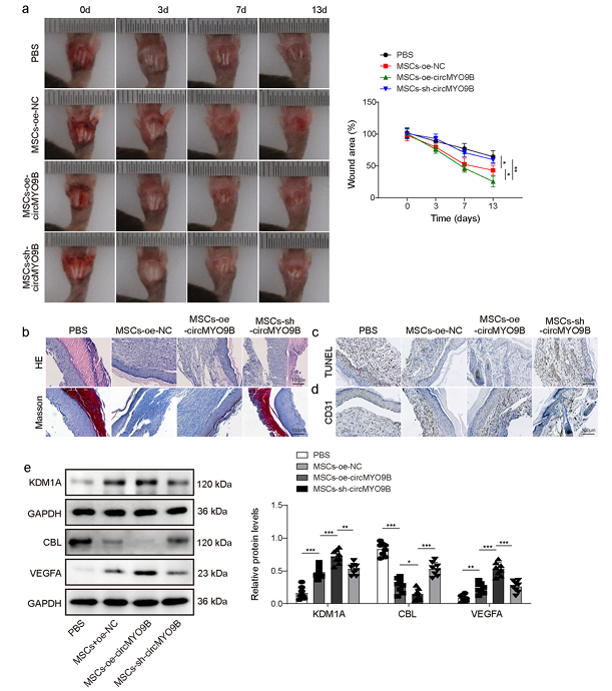
2024 年發表於 Biology Open 的研究,提出了一種新的細胞重編程策略(圖二)。研究團隊將哺乳動物體細胞核注入兩棲類卵母細胞的 GV 區域。結果發現,在卵母細胞因子的作用下,細胞核可以在 24 小時內完成大規模的基因表達重設。
2024 Deterministic nuclear repr…
更重要的是,研究顯示:
- 幾乎所有注入的細胞核都能被同步重編程
- 染色質在數小時內開始鬆散
- 多能性相關基因迅速被激活
研究人員認為,GV 卵母細胞環境本身就包含完整的重編程機制,因此不需要依賴基因插入或長時間的細胞分裂。
換句話說,卵母細胞就像一個天然的「細胞重置系統」。
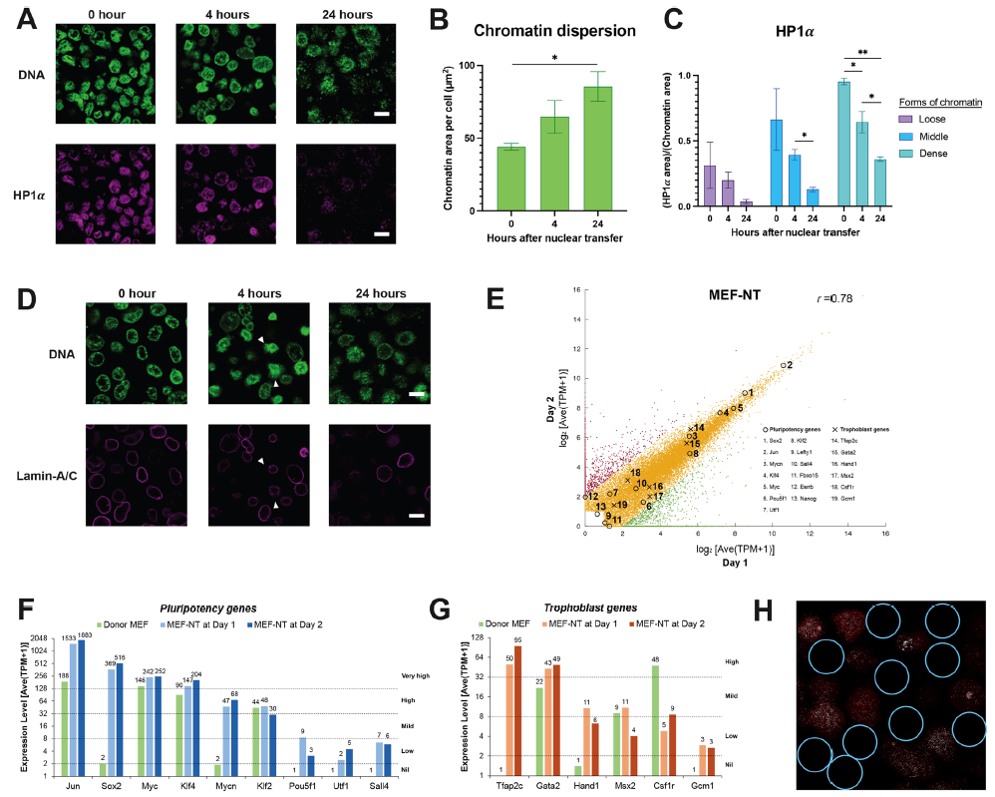
圖二:卵母細胞 GV 因子可在 24 小時內重置細胞基因程式
圖片來源:Biology Open (2024) 13, bio060011.
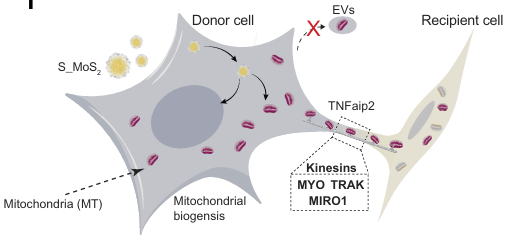
六、盤古醫創:將基礎科學推向再生醫學
基於這一研究方向,安法醫新與英國劍橋大學 John B. Gurdon 團隊合作成立了
盤古醫創(Pangu Innovation)
希望將細胞重編程技術從基礎研究推進到再生醫學與抗老醫學的應用。(圖三)
盤古醫創的研究重點包括:
建立 GV 細胞重編程平台
開發細胞年輕化技術
探索免疫細胞與外泌體應用
在這個模式中,劍橋大學提供細胞重編程的基礎科學,而安法醫新則結合多年抗衰老醫學與臨床經驗,將這些技術轉化為醫療應用。
這種合作模式其實代表了一種新的發展方向:
讓基礎科學與臨床醫學真正結合。


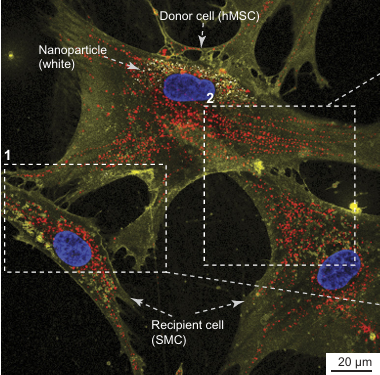
圖一: 英國劍橋大學(University of Cambridge)Gurdon Lab/Ming‑Hsuan Wen Ph.D與安法團隊合影
圖片來源:安法醫新抗老研究中心
文獻來源:Biology Open (2024) 13, bio060011.
七、再生醫學的下一個想像
過去的細胞治療,大多是:
儲存細胞
培養細胞
再將細胞回輸到人體。
但如果細胞本身已經老化,那麼再多的細胞也可能無法真正恢復組織功能。
因此,近年再生醫學開始提出一個新的概念:
Cellular Rejuvenation
(細胞年輕化)
也就是先讓細胞恢復到更年輕、更有活力的狀態,再進行治療。
如果這個方向能夠成功,未來醫學可能不只是治療疾病,而是從細胞層級重新定義健康老化。
而細胞重編程技術,正是這個時代的重要科學起點。